- Symptómy a príznaky
- Diagnóza
- Štádiá
- Typy liečby
- Prevencia
- Štatistiky
- Ilustrácia
- Sociálne zabezpečenie
Symptómy a príznaky
Pacienti s malobunkovým karcinómom pľúc môžu mať dlho bezpríznakové obdobie, alebo príznaky nastúpia až v pokročilom štádiu ochorenia. Medzi nešpecifické príznaky môže patriť:
- Únava
- Kašel
- Dýchavičnosť
- Bolesti na hrudníku
- Strata chute do jedla
- Vykašliavanie hlienov alebo krvi
Vzhľadom na to, že ide o nádor z buniek, ktoré môžu za normálnych okolností produkovať hormóny, môže sa aj malobunkový karcinóm pľúc prejavovať rôznymi hormonálnymi poruchami.
Diagnóza
Biopsia:
Jediný spôsob ako stanoviť konečnú diagnózu je vyšetrenie nádorových buniek. Tie sa dajú získať zo spúta (vykašľaných hlienov) alebo odobraním tkaniva z nádoru.
Cytológia spúta (rozbor buniek vykašľaných hlienov):
Pokiaľ je podozrenie na karcinóm pľúc, vzorku je možnosť získať z vykašľaných hlienov. Táto metóda však nebýva presná, keďže množstvo spúta často býva nedostatočné.
Bronchoskopia:
Pri tomto zákroku sa zavedie flexibilná trubica (bronchoskop) cez nos do pľúc. Bronchoskopia umožní priamy pohľad na postihnuté miesto. Zároveň sa bronchoskopom dajú odoberať vzorky na patologické vyšetrenie.
Odber tkaniva aspirovaním tenkou ihlou/biopsia:
Intervenčný radiológ odoberie vzorku tkaniva pod CT kontrolou. Biopsiou sa väčšinou dá získať viac materiálu ako nasatím tenkou ihlou.
Thorakocentéza:
Pri tomto výkone sa zavedie ihla do pleurálnej dutiny (priestor medzi pľúcami a stenou vystieľajúcou hrudník), kde sa môže pri rôznych procesoch (napríklad aj nádorových) tvoriť nadmerné množstvo pleurálnej tekutiny. Táto tekutina sa odsaje a odošle sa na patológiu za účelom vyšetrenia tekutiny na zistenie prítomnosti nádorových buniek.
Thorakoskopia (video-assisted thoracoscopic surgery VATS, video asistovaná torakoskopická operácia):
Malým kožným rezom na hrudníku vsunie chirurg do hrudnej dutiny špeciálny kamerový systém, ktorým dutinu prehliadne bez potreby veľkého chirurgického výkonu. Počas operácie je pacient v celkovej anestézii, ale rekonvalescencia po výkone býva rýchla, vďaka tomu, že ide o relatívne malý výkon.
Mediastinoskopia:
Chirurg počas tohto výkonu odoberie vzorku lymfatických uzlín z priestoru v strede hrudníka, medzi pľúcami za hudnou kosťou (mediastinum). Do priestoru sa dostane malým rezom na vrchu hrudnej kosti. Tento výkon taktiež vyžaduje celkovú anestéziu a prebieha na operačnej sále.
Thorakotómia:
Tento výkon je najrozsiahlejší, v celkovej anestézií chirurg vedie rez na hrudníku tak, aby mal prehľad o celej hrudnej dutine a mohol odoberať vzorky, ak je potrebné. Táto operácia sa najčastejšie vykonáva za účelom odstránenia nádoru (resp. časti/celých pľúc).
Krvné testy:
Krvné testy sa zväčša nevyužívajú pri diagnostike malobunkového karcinómu pľúc. Skúma sa hodnotenie voľne v krvi plávajúcej nádorovej DNA, ktoré by umožnilo rozpoznanie molekulárnych zmien v nádorových bunkách a tým pomohlo upresniť vhodnú terapiu daného nádoru (tzv. tekutá biopsia).
CT:
Rutinne sa robí CT hrudníka, brucha a mozgu. CT mozgu je dôležité, lebo až 15% malobunkových karcinómov metastázuje do mozgu (sa rozšíri do mozgu).
PET CT:
Je indikované v prípade limitovaného (ohraničeného) ochorenia na vylúčenie možných metastáz.
MRI (magnetická rezonancia):
Môže byť nápomocná v diagnostike tumorov pľúc, ktoré sa rozšírili do mozgu.
Scintigrafia kostí:
Metóda, ktorá umožňuje vyhľadať kostné metastázy pri nádore pľúc, je dnes nahrádzaná vyšetrením PET CT.
Štádiá
Najpoužívanejším delením malobunkových karcinómov je klasifikácia na limitované a extenzívne štádium.
Limitované štádium: Takto označujeme štádium, kedy sa nádor nachádza iba v jednej časti hrudníku. V tomto prípade môže byť vhodnou liečbou rádioterapia. Asi 1 z 3 pacientov má ochorenie diagnostikované v tomto štádiu.
Extenzívne štádium: Toto štádium charakterizuje rozšírenie malobunkového karcinómu do ďalších oblastí, napríklad do ďalších častí pľúc, kostí, mozgu, kostnej drene, do tekutiny okolo pľúc (pleurálna tekutina). Asi 2 z 3 pacientov majú ochorenie diagnostikované v tomto pokročilom štádiu.
Typy liečby
Chemoterapia:
Keďže sa malobunkový karcinóm rýchlo rozširuje, chemoterapia patrí medzi základné liečebné postupy. Najčastejšie používanou látkou (chemoterapeutikom) je etopozid v kombinácii s derivátom platiny (cisplatinou alebo karboplatinou). Pacientom s pokročilým ochorením sa dáva v úvode chemoterapia 3-4 mesiace. Nežiaduce účinky chemoterapie sa môžu rôzniť u každého, závisia od dávky a druhu liekov, ktoré boli použité. Môžu zahŕňať únavu, zvýšené riziko vzniku infekcie, nevoľnosť, zvracanie, stratu chute do jedla, hnačku a stratu vlasov. Nevoľnosti a zvracaniu sa častokrát dá predchádzať.
Rádioterapia:
Rádioterapia je môže byť indikovaná u pacientov s limitovanou formou ochorenia. Najvýhodnejšie je podávať ju spolu s chemoterapiou, ideálne počas prvého alebo druhého mesiaca podávania chemoterapie. U pacientov, u ktorých mala chemoterapia dobrý efekt na zmenšenie nádora, sa rádioterapia využíva na oblasť hlavy, aby sa znížilo riziko rozšírenia rakoviny do mozgu. Tento výkon sa nazýva profylaktická kraniálna iradiácia (PCI, prophylactic cranial irradiation) a preukázal zlepšenie perspektívy prežitia u niektorých pacientov.
Operácia:
Operačné výkony sú využívané pri malobunkových pľúcnych karcinómoch minimálne. Uvažujeme nad nimi iba v prípade pacientov s nádorom vo veľmi skorom štádiu, pokiaľ je lokalizovaný iba v malom pľúcnom uzlíku. V tomto prípade sa podáva chemoterapia s prípadnou rádioterapiou až po chirurgickom výkone. Pred operáciou je vhodné porozprávať sa s lekármi o možných nežiaducich účinkoch daného operačného výkonu.
Prevencia
Pokusy predchádzať rakovine pľúc užívaním vitamínov a iných preparátov, neboli úspešné. Najdôležitejšie je vyhnúť sa tabaku, resp. tabakovému dymu.
Štatistiky
Pokiaľ sa pri malobunkovom karcinóme nachádza v pľúcach iba 1 nádor, šance na prežitie sa pohybujú okolo 31%. Ak sa ochorenie rozšírilo do okolitého tkaniva alebo regionálnych lymfatických uzlín, 5-ročné prežitie sa znižuje na 8-19%. Pri rozšírení ochorenia do vzdialených častí tela táto šanca klesá asi na 2%. Existujú aj prípady, kedy ľudia prežili mnohé roky od stanovenia diagnózy. Je veľmi dôležité si uvedomiť, že všetky odhady sú iba približné a každý pacient je trochu iný.
Ilustrácia
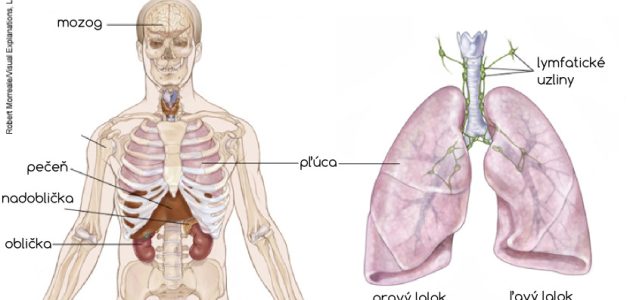
Sociálne zabezpečenie
Pacient, ktorému bol diagnostikovaný zhubný nádor pľúc, môže byť práceneschopný. Ak bol pred stanovením diagnózy nemocensky poistený (bol zamestnaný, podnikal alebo si platil poistné dobrovoľne), bude môcť poberať nemocenské. Pokiaľ nemocensky poistený nebol, prípadne výška nemocenského nedosahuje životné minimum, môže (on sám alebo člen jeho domácnosti) na úrade práce, sociálnych vecí a rodiny požiadať o pomoc v hmotnej núdzi.
Ak nemožno očakávať, že sa dôsledky ochorenia podarí vyriešiť počas jedného roka, pacient môže požiadať o invalidný dôchodok. Zároveň môže požiadať o vyhotovenie preukazu osoby s ťažkým zdravotným postihnutím. Ako ťažko zdravotne postihnutý môže mať nárok na jeden alebo viaceré peňažné príspevky. Počas onkologickej liečby môže požiadať o vyhotovenie parkovacieho preukazu.
Pacient, ktorý potrebuje pomoc iného človeka pri každodenných aktivitách, môže poberať príspevok na osobnú asistenciu alebo osoba, ktorá sa o neho stará poberá opatrovateľský príspevok. Ak sa o pacienta nemá doma kto starať, môže požiadať o niektorú zo sociálnych služieb, akými sú opatrovanie v domácnosti alebo umiestnenie do domova sociálnych služieb.
Na prekonávanie následkov ochorenia slúžia zdravotnícke pomôcky hradené zdravotnou poisťovňou a pomôcky pre ťažko zdravotne postihnutých, na ktoré prispievajú úrady práce, sociálnych vecí a rodiny. Pacient môže využiť aj kúpeľnú liečbu.
Invalidný dôchodok
Človek má nárok na invalidný dôchodok, ak je invalidný, bol dostatočne dlho dôchodkovo poistený, nedosiahol dôchodkový vek a nepoberá predčasný starobný dôchodok.
Kedy je človek invalidný
Osoba je invalidná, ak má pre dlhodobo nepriaznivý zdravotný stav pokles schopnosti vykonávať zárobkovú činnosť o viac ako 40 % v porovnaní so zdravým človekom. Dlhodobo nepriaznivý je zdravotný stav, ktorý má podľa poznatkov medicíny trvať dlhšie ako jeden rok.
Pokles schopnosti vykonávať zárobkovú činnosť pri nádoroch dýchacích ciest, pľúc a medzipľúcia (mediastina):
| Po úplnom odstránení nádoru (ľubovoľnou liečbou), bez obmedzenia pľúcnych funkcií | 10 – 15 % |
| Po úplnom odstránení nádoru, s obmedzením pľúcnych funkcií ľahkého stupňa | 20 – 30 % |
| Po úplnom odstránení nádoru, s obmedzením pľúcnych funkcií stredne ťažeho stupňa | 35 – 50 % |
| Po úplnom odstránení nádoru, s obmedzením pľúcnych funkcií ťažkého stupňa | 55 – 80 % |
| Počas onkologickej liečby | 70 – 80 % |
| Nevyliečiteľná choroba | 90 % |
V prípade, že pacient trpí ešte ďalšími ochoreniami, pokles schopnosti vykonávať zárobkovú činnosť možno navýšiť o najviac 10 % za všetky tieto ďalšie ochorenia spolu.
Ťažké zdravotné postihnutie
Ťažké zdravotné postihnutie je poškodenie zdravia, ktoré spôsobuje funkčnú poruchu v miere aspoň 50 %. Miera funkčnej poruchy sa určuje podľa druhu ochorenia. Jednotlivé ochorenia sú „ohodnotené“ určitou mierou funkčnej poruchy v percentách. Ak má človek viac ochorení, rozhodujúce je ochorenie s najvyššou mierou poruchy. K nemu je možné pripočítať maximálne 10 % za všetky ostatné ochorenia, ale iba za predpokladu, že ovplyvňujú ochorenie s najvyššou funkčnou poruchou.
Miera funkčnej poruchy pri zhubných nádoroch bronchiálnych a pľúcnych:
| Počas chemoterapie, aktinoterapie, chirurgickej liečby | 80 % |
| Neliečiteľné formy | 100 % |
| Po stabilizácii zdravotného stavu (do 5 rokov od stabilizácie) | 50 % |
| Po stabilizácii zdravotného stavu (po 5 rokoch od stabilizácie) s ľahkým obmedzením pľúcnych funkcií | 40 % |
| Obmedzenie pľúcnej funkcie stredného až ťažkého stupňa | 60 - 80 % |
| Recidívy | 70 - 80 % |


